Przeciwciała przeciw koronawirusom
W internecie krąży cytat ze zdziwionej celebrytki: co to za wirus, którego zabija zwykłe mydło, a nie ma na niego żadnych skutecznych leków.
Mydło jako związek przypominający nieco budulec błon biologicznych rzeczywiście ma pełne prawo niszczyć drobnoustroje. Ale brak skutecznych leków dotyczy znakomitej większości wirusów. To raczej istnienie działającej farmakoterapii stanowi wyjątek, na szczęście coraz częstszy. Leczymy w ten sposób m.in. problemy związane z HIV, opryszczką, grypą… Trwają badania nad lekiem, który zwalczy nowego koronawirusa. Jeden ze sposobów, który może się okazać skuteczny, polega na podaniu przeciwciał monoklonalnych.
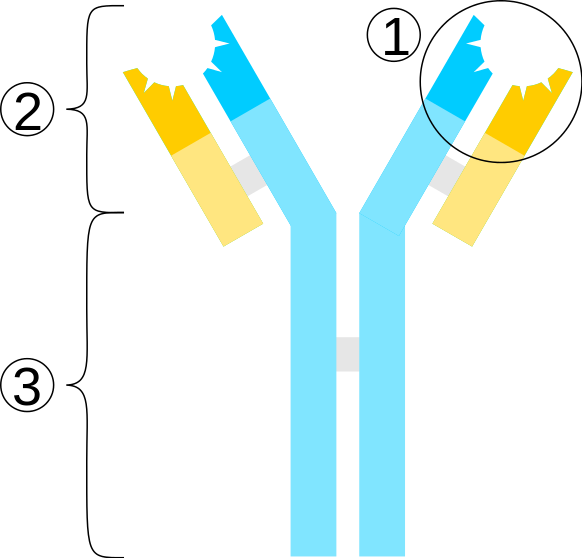
Przeciwciała to białka wytwarzane przez nasz układ odpornościowy. Mają elementy odpowiedzialne za rozpoznawanie antygenów. Ich cząsteczka zawiera domeny tworzące pewien rowek, który gorzej lub lepiej pasuje kształtem do określonych obcych cząsteczek (gwoli ścisłości: do ich epitopów, tworzonych najczęściej przez dość krótkie łańcuchy aminokwasowe). W toku rozwoju organizm uczy się rozpoznawać swoje białka – komórki produkujące przeciwciała reagujące na własne ciało są eliminowane, ich obecność grozi zaś chorobą autoimmunologiczną. Pozostają te rozpoznające cząsteczki obce. Rozpoznanie danej cząsteczki powoduje zwiększoną produkcję rozpoznających ją przeciwciał, które coraz lepiej wiążą intruza (to tzw. dojrzewanie powinowactwa).
A zatem człowiek, który właśnie pokonał wirusa, ma we krwi przeciwciała, które skutecznie go wiążą. Gdyby pobrać od niego krew, wyizolować przeciwciała czy po prostu zawierające je osocze, można by je podać innemu pacjentowi, który nie radzi sobie z infekcją. Istotny efekt leczniczy podania osocza ozdrowieńca obserwowano w przypadku wywołującej gorączkę krwotoczną eboli, ale też koronawirusów powodujących SARS i MERS. Ograniczano w ten sposób replikację wirusa, ale też objawy choroby.
Osocze i pozostałe preparaty krwiopochodne zazwyczaj jednak nie są dostępne w nadmiarze, a tym bardziej osocze pobrane od osób w konkretnej sytuacji, w tym wypadku ozdrowieńców Covid-19 (jak pisałem, przeciwciała są zwykle swoiste dla konkretnego antygenu – w przeciwieństwie m.in. do ogólniejszych wzorców rozpoznawanych przez receptory Toll-podobne). Czy w takim razie przeciwciał nie można by wyprodukować sztucznie?
Przeciwciała monoklonalne (należące do pojedynczego klonu, czyli specyficzne względem danego antygenu) produkuje się od lat, mają szerokie zastosowanie m.in. w onkologii i reumatologii. Można by z ich udziałem otoczyć wirusa i zablokować jego replikację, celując np. w domenę wiążącą receptor w białku wirusa, za pomocą którego przyłącza się on do komórek żywiciela. Albo w inny sposób. Skoro wirus wiąże się z enzymem ACE2, można zbudować przeciwciało, które przyłączy się do cząsteczki ACE2 i po prostu zajmie poszukiwane przez wirusa miejsce.
Z takich strategii korzystano w przypadku SARS. Przegląd Shanmugaraja i współpracowników opublikowany w 2020 r. w „Asian Pacific Journal of Allergy and Immunology” wylicza 11 przeciwciał przyłączających się do różnych epitopów białka S SARS-CoV, a także 14 działających na wirusa MERS.
Z drugiej strony autorzy przyznają, że produkcja przeciwciał monoklonalnych, choć wydaje się skuteczną metodą walki z wirusami, jest procesem ciężkim, kosztownym i długim. Naturalne cząsteczki to immunoglobuliny będące skomplikowaną pod względem budowy grupą białek (czy raczej glikoprotein). Sztuczne przeciwciała można znacząco uprościć, ale to i tak zwykle długi, skomplikowany, zaginający się w określony sposób łańcuch. Do produkcji używa się zwykle zmodyfikowanych organizmów żywych (autorzy cytowanej pracy wymieniają także grzyby i rośliny, ale klasycznie wykorzystuje się raczej zmodyfikowane komórki szpiczaka).
W przeciwieństwie do szczepionek, zazwyczaj kierowanych do szerokich rzesz, możliwości leczenia przeciwciałami są bardziej ograniczone. Ale wydają się obiecującym tematem badań i mogłyby znaleźć zastosowanie w leczeniu przynajmniej części pacjentów. Czy tak się stanie, pokaże czas.
Marcin Nowak
Ilustracja: Artur Jan Fijałkowski, Schemat budowy przeciwciała. Za Wikimedia Commons, licencja CC BY-SA 2.5. Miejsce wiązania antygenu zaznaczono owalem. Błękitem – łańcuch ciężki, żółcią – lekki. 1 – fragment wiążący antygeny, 3 – fragment ulegający krystalizacji.
Bibliografia:
- Shanmugaraj B, Siriwattananon K, Wangkanont K, Phoolcharoen W: Perspectives on monoclonal antibody therapy as potential therapeutic intervention for Coronavirus disease-19 (COVID-19). Asian Pac J Allergy Immunol 2020 Mar;38(1):10-18. doi: 10.12932/AP-200220-0773
Komentarze
Covid 19 dotknął kogoś Nam bliskiego, test był robiony przed cesarskim
cięciem, niestety pozytywny, wczoraj miała robiony trzeci test i bez zmian nadal choroba jej nie opuszcza.
Swe dziecko zna tylko ze zdjęć i filmików, ono jest już od tygodnia w domu.
Nie dostaje przeciwciał, bo jest bezobjawowa?!
Albo niedawny poród ja wyklucza?!
Ta tajemnicza choroba u dzieci w Stanach i we Francji…
Wygląda na chorobę Kawasaki czyli współistniejącą(?) z Koronawirusem.
Jej objawy są typowe dla Kawasaki właśnie, zapalenie dużych naczyń wieńcowych
widziałam tutaj:
https://portal.abczdrowie.pl/tetniakowate-zmiany-i-zwapnienia-naczyn-wiencowych-widoczne-na-przegladowym-radiogramie-klat
Kawasaki dotyka dzieci od 1 do 5 roku życia, zapalenie tętnic, i płuc, bo bez objawowo to chyba może nie być gorączki kaszlu a płuca ….
Jedno z drugim to mordęga dla tak kruchego ciałka.
Widziałam w „Faktach” dziewczynkę śpiąca ledwo oddychała,…
trzymamy kciuki za mame i dziecko!
@R.S.
Przydadzą się. Dziękujemy.
Ja również trzymam kciuki
Dajcie też na mszę. Pomoże tak jak kciuki.
@Marcin Nowak
Dziękujemy i Autorytetowi.
„Dajcie też na mszę. Pomoże tak jak kciuki.”
Kciuki to: bądźcie dobrej myśli, wszystko się ułoży, myślami jesteśmy z Wami…
Tutaj to z Nią, odizolowaną choć fizycznie zdrową, zamykającą sie w sobie…
Zęby by Cie rozbolały jakbyś sie nie odgryzł?!
Ja się nie odgryzam. Od czego niby?
Ucieszyłbym się jednak, gdyby Blog (Szalonych) Naukowców (?) po chwilowej fazie prywatno-ckliwej użył swoich kciuków do załatwienia paru postulowanych tu już kilkakrotnie poprawek w funkcjonowaniu i wyglądzie tej witryny.
Komicznym nadużyciem jest pisanie zaimków osobowych dużą literą, zwłaszcza w pierwszej osobie.
Zgodnie z zasadami ortograficznymi i językowym savoir-vivre’em wielką literą piszemy zaimki osobowe i dzierżawcze, odnoszące się do osób, do których się zwracamy w listach lub e-mailach
Poza tym: o osobie szczególnie szanowanej i/lub nieżyjącej.
„Żywcem mi kogoś przypominasz”
Słowa fanki na blogu EP pod twoim adresem.
14:18 i 14:30 to efekt tej zachęty.
Pas!
Połaskotaj ją kimś innym.
Niech wierzy dalej w ciemno, ze z niej właśnie nigdy lżył nie będziesz!
Wyłap błędy, oceń, wydrukuje wpis , wezmę z sobą na dwójeczkę.
Nie lży się z kogoś, tylko kogoś.
Lżyć = obrzucać kogoś obelgami, obrażać, wyzywać
Proszę o przykłady mojego „lżenia”.
Dla ułatwienia:
Obelga = inwektywa, obraza słowna, przypisanie komuś cech negatywnych
Skoro to blog naukowy, to wypada zwracać uwagę na znaczenie słów, których się używa 😎
… i dobrze jest umieć rozpoznać sarkazm.
Je ale to fajne i fanki zawieść nie mogę (brzuch mnie boli ze śmiechu)
1 – 16:49
2 – 16:52
3 – 16:55
4 – 17:24
Spróbuje policzyć 😀
35 minut ciągnięcia mnie za warkoczyki, a i tak na huśtawkę cię nie wpuszczę!
Całość przykrótka na jeden listek może wystarczy, pamiętać już będę by
nim ruszyć/ ruszę(nowa nerwica natręctw) na ciebie ze słowami, zahaczyć o synonimy, itd
Wstyd się przyznać, ale brakowało mi już potyczek damsko – męskich.
Strzał w dychę z sarkazmem, nie znam sie na nim!
Z wyglądem bloga nie mam nic wspólnego.
Umywam ręce?
Jeszcze się okaże, że nikt nie ma z tym nic wspólnego i wszyscy zadowoleni 🙁
Poza kilkoma malkontentami.
Inni blogerzy np. Dorota Szwarcman interweniowała w tej sprawie i ma wygląd blogu wedle życzenia.
Komentatorzy nie muszą za każdym razem przewijać szeregu komentarzy, aby dotrzeć do do najnowszego, kalendarz nie dominuje prawej strony itd.
Proszę sobie porównać.
Powroce do tematu czyli Przeciwciała przeciw koronawirusom.
Po dzisiejszym doswiadczeniu wyjachania do miasteczka, oraz zaobserwowaniu duzego procentu niefrasobliwej populacji, zaplanowalem, ze przy nastepnym wyjezdzie wysmaruje sie thiolami.
Thiole beda duze skuteczniejsze w zapewnieniu mi sfery bezpieczenstwa, i prawdopodbnie beda skuteczniejsze w prewencji kontaktow miedzyludzkich niz antyciala.
Musze tylko pokombinowac czym nasycic maseczke aby uniknac doswiadczen olfaktorycznych.
Moze jest jakies lekarstwo, ktore zablokuje mi nerwy w nosie?
Dwadziescia piec procent spoleczenstwa wypowiedzialo sie ze nie dowierza szczepionce robionej na lapu capu.
Wiedza immunologiczna jest mi obca. Znam i znalem ludzi majacych medyczne problemy z chorobami autoimmunologicznymi. Wiem ze po wszczepieniu nerki pacjenci otrzymuja krolicze przeciwciala celem ochrony tej nerki. Jak utrzymac zdrowy immunologiczny balans jest dla mnie zagadka.
Ciekawi mnie jakie sa kontrybucje polskiej immunologi do walki z Covid 19.
@R.S.
Podobno Covid blokuje nerwy w nosie (utrata powonienia jest uważana za jeden z pierwszych symptomów), ale to ci chyba nie bardzo podchodzi? 😉
Pocieszające jest, że do własnego smrodu można się szybko przyzwyczaić i przestaje się go odczuwać.
Wiem to z doświadczenia z długotrwałą kąpielą w pewnym siarkowym źródle termalnym w Toskanii. Dzień później w rzymskim metrze miałem wokół siebie bardzo komfortowy luz.
Kąpielówki (poliester) zaabsorbowały ten aromat na lata, mimo prania i kąpieli w morzu, i były potem używane już tylko w tym i podobnych kąpieliskach.
… do letniej oferty mody anty-viralnej dodalbym jeszcze bialo-czarny tupecic, mufke albo modnie skrojona kurteczke. Oczywiscie z syntetycznego futerka.
https://upload.wikimedia.org/wikipedia/commons/thumb/5/57/Striped_Skunk.jpg/1920px-Striped_Skunk.jpg
ciekawe jak to jest u skunksow, ze im wlasny smrod nie przeszkadza?
W pomysle jednak chodzi aby tych z Covidem oraz tych w czerwonych czapeczkach z napisem MAGA utrzymac na dystans.
Kiedys, tuz tuz przed wyjazdem na lotnisko aby odebrac Zone, psy wrocily w stanie smierdzacym. Mieszanka sodki do pieczenia, wody utlenionionej oraz mydla dziala ponoc dobrze, ale moglbym odbarwic rudzielca, wiec nie probowalem.
ciekawe jak to jest u skunksow, ze im wlasny smrod nie przeszkadza?
Zapytaj jakiegoś hobo albo, jak będziesz latem w Polsce, współpasażera w zatłoczonym tramwaju w upał.
cos jest na ten temat
Olfactory fatigue, also known as odor fatigue, olfactory adaptation, and noseblindness, is the temporary, normal inability to distinguish a particular odor after a prolonged exposure to that airborne compound.
https://en.wikipedia.org/wiki/Olfactory_fatigue
Przecież pisałem, że się przyzwyczajasz i nie czujesz.
Człowiek przywyka do wszystkiego i własnego smrodu po jakimś czasie nie rejestruje.
W czasie studiów mieszkałem w dość hałaśliwym miejscu i przywykłem do tego tak, że kiedy musiałem nocować sam w leśniczówce odległej o 3 km do najbliższej wsi, to musiałem sobie włączyć radyjko tranzystorowe, żeby zasnąć. Cisza bowiem była tak głęboka, że słyszałem odgłosy ciem odbijających się od okiennej szyby i łomot własnego serca, a także jakby szum krwi w skroniach, gdy przyłożyłem głowę do poduszki.
„Cisza…głęboka” nie bardziej od mojego zadziwienia twą po obiadową
twórczością!
„…odgłosy ciem odbijających się od okiennej szyby…”z powodu nocowanka przy światełku (?), a może to były mole spożywcze (?)albo motylki ugniatające w brzuchu o ile wiesz o czym mówię?!
Hm „przyłożyłem głowę do…” to sobie zostawię na deser!
Interesuje mnie, czy psy byly by w stanie wytropic bezobiawowcow po zapachu?
Byc moze istnieje dodatkowy zespol towarzyszacy, manifestujacy sie nieco zmienionym zapachem, ktory psy mogly by zidentifikowac.
Canine olfaction as an alternative to analytical instruments for disease diagnosis: understanding “dog personality” to achieve reproducible results
Ref. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6146943/
Sniffer dogs are known for their incredible ability to detect odours, extracting them from a “complex” environment and recognizing them, a task that is more difficult for current analytical technology.
Niektóre choroby czują nawet ludzie, ale warunkiem jest wydalanie przez skórę lub z wydychanym powietrzem substancji charakterystycznych dla danego schorzenia np. acetonu (oddech) przy cukrzycy, amoniaku (skóra) przy chorobach wątroby, słodkawego zapachu z ust przy zapaleniu migdałków, pot pachnący moczem – chore nerki, pot o zapachu octowym – niedoczynność tarczycy…
Czym by mieli pachnieć zakażeni Covidem-19 i to niezależnie od towarzyszących chorób? Może ktoś dostanie grant na takie badania od wspaniałomyślnego polskiego ministra zdrowia?
Grzybicę (cudzą) nóg czują niektórzy nawet z daleka.
-> Może ktoś dostanie grant na takie badania od wspaniałomyślnego polskiego ministra zdrowia?
Sukces w nauce czesto polega na zadawaniu pytan, ktore z pozoru moga wydawac sie glupie. Gdy pytanie zadaje niekspert, jest narazony na krytyke i osmieszanie w komisjach dajacych granty, tudziez grono naukowe.
Zjawisko jest kulturowe.
Jak bardzo zakotwiczone w Polsce nie wiem. Ja nie tutejszy.
Ocencie Panstwo sami, czy moj wytrzepany z rekawa pomysl warty jest zastanowienia. Okazuje siee, ze Jukejdonii (UK) minister dal ktos dal pieniadze.
https://www.euronews.com/2020/05/21/release-the-hounds-uk-deploys-dogs-to-sniff-out-coronavirus
Jak pachna ludzie z roznymi chorobami
reddit
messenger-dsk
linkedin
vk
Text size Aa Aa
The UK Government has awarded a specialist team of researchers almost €500,000 to find out if specially trained bio-detection dogs could be used as a new rapid testing measure for COVID-19.
Medical detection dogs have a successful history catching the presence of malaria and certain types of cancers in humans. Now they’ve been given a new mission – to see if they can detect the odour of coronavirus in patients, particularly those not showing any symptoms.
The programme is a partnership between the government, the Medical Detection Dogs charity and universities like London’s School of Hygiene and Tropical Medicine. Its head of disease control, Professor James Logan, told Euronews there was a solid scientific basis for using dogs to sniff out the virus.
“When you have a disease, whether it’s a virus or a parasite, it changes the body odour so you actually smell differently. We’ve demonstrated this already with diseases like malaria for example,” he said.
“And we know for other diseases like certain types of cancers, Parkinson’s, even detection of epileptic seizures or blood sugar levels, that dogs can do this with a very very high level of accuracy.”
In practice, that could mean at airports, each dog could screen up to 250 incoming passengers per hour.
But first, the dogs need to see if they pass the appropriate tests and training.
“Within a few weeks of beginning the training, we’ll know if there’s something there, but it will take about 8 to 10 weeks to get to the end of that process,” said Professor Logan.
“So what we’re hoping is that by August or September time, probably September time, we would have in the UK at least six dogs that would be ready to be deployed. And, we’d also have a method for scaling this up so that other countries could do the same sort of thing.”
“The dogs that we’re using in these trials are labradors and cocker spaniels and some of them are a mix of the two. They’re excellent dogs, they’re able to smell very well and use their nose very well and also able to be trained because it’s very important they have the right temperament,” he added.
jakas przywra sie przykleila do tekstu i czekaon na moderacje
pomysl wcale nie jest glupi!
slowo kluczowe:
UK deploys dogs to sniff out coronavirus
source Euronews z wczorajsza data
moze sie odmoderuje
odmoderowal 🙂 patrz wyzej @ 18:03
Przepraszam za jakies dziwne wklejki. Trudno wyczuc cos sie powkleja a i edycja trudna.
Niemniej bardzo podbudowujace morale naukowe, jest przyklad z Ju-kej-donii, ze badacze dostali pol miliona funtow od ministra 🙂
Co kraj to obyczaj
R.S. 22 maja 2020 18:52
Coraz częściej naukowcy dostając środki na badanie mają za zadanie NIE ZBADAĆ JAK JEST lecz POTWIERDZIĆ, ŻE JEST TAK, JAK MA BYĆ.
@kaesjot
dobrze by bylo abys podal albo podala jakis przyklad(y)
Kontakt aerozolowy i kropelkowy odpowiedzialny za pandemie
„Virus ‘does not spread easily’ from contaminated surfaces or animals, revised CDC website states”
@R.S.
Zasłyszane w komunikacie radiowym w czasie jazdy samochodem kilka m-cy temu . Trudno zapamiętać szczegóły i zacytować dosłownie ale sens tego był taki, że powołano w Polsce zespół naukowy, którego zadaniem było wykazanie związku autyzmu ze smogiem.
Celu takich badań łatwo się domyśleć.
powołano w Polsce zespół naukowy, którego zadaniem było wykazanie związku autyzmu ze smogiem.
Celu takich badań łatwo się domyśleć.
Mianowicie?
Smog szkodzi, pomaga, powoduje, wzmaga, hamuje?
@kaesjot
bez danych eksperymentalnych jestem malo domyslny.
Powrócę do komentarza Markota, i mimo ze jego wpis może z boku wyglądać jako sarkastyczny, ma sporo punktów o które warto się zaczepić , przywrzeć i w ostatecznosci skrytykować pomysl detekcji virusa.
Otóż próby wykrywania Covida rozpoczęto kilka miesięcy wcześniej.
Po wiadomości radośnie ogłoszonej światu w Euronews, ze psy przybiegna z ratunkiem i wytropia w terminalach lotniczych Coroniarzy, zastanowiło mnie w jaki sposób naukowcy trenują psy. Kolejna runda googlowania dostarczyła nowa porcje informacji wraz z clipami video.
https://www.youtube.com/watch?v=wcqn_8c3eYM
Z tego co widzę, to psy są trenowane na ograniczonej bazie próbek (karuzela z kilkunatoma pojemnikami) i to bedzie będzie przyczyna plajty koncepcji.
Przypomina to trening sieci neuronowych z mala iloscia danych.
Odnośnie grantów, poł miliona funtów to kropla w morzu, aby przygotować bazę treningowa i uwarunkować psy w odpowiednim środowisku socjalnym.
Niemniej treningi podjęte są w kilku ośrodkach uniwersyteckich w Stanach już od marca.
Ja swoje psy wytrenuje, aby szczekały na ludzi bez maseczek.
Niestety są one bardzo przyjazne i nie zagryza, gdy osobnik podejdzie bliżej niż dwa metry. A na widok listonosza szaleja z radosci, bo zawsze John przynosi im kosci.
Serio! Listanosze dostaja urzedowo kosci!
Pomysł z merkaptanami i thiolami chyba wciąż lepszy.
@R.S.
Używanie psów do tego typu zadań (wykrywanie węchem chorób) jest w zasadzie drobną ciekawostką, rewelacją dla mediów i niszowym działem badań, bo wiadomo na przykład, że psy wykrywające narkotyki, materiały wybuchowe lub różne przemycane towary na lotniskach i granicach (bagaże, przesyłki, podróżni) męczą się dość szybko i po godzinie pracy potrzebują odpoczynku od nadmiaru wrażeń węchowych. To samo z psami wąchającymi ludzi na okoliczność choroby.
Pies musi mieć wrodzone stosowne predyspozycje, a to stwierdza się dopiero po dość długim szkoleniu i treningach z kondycjonowaniem na określony typ substancji, którą powinien wykryć.
W przypadku koronawirusa pies powinien wykrywać go u osoby bez symptomów (gorączki, kaszlu, trudności z oddychaniem), nie mającej w kieszeni kości ani innych smakołyków, a w domu psa albo kota itd.
A ewentualny wynik pozytywny i tak trzeba potwierdzić testem genetycznym.
PS
Zamiast się smarować śmierdzącymi substancjami, możesz wypróbować jedzenie dużych ilości czosnku, cebuli, curry, kminu (cumin), unikać chlorofilu (sałata, szpinak, pietruszka, jarmuż etc.), nie myć przez kilka dni i nie zmieniać skarpet oraz bielizny, a skutek powinien być widoczny najpóźniej po tygodniu 😎
Twoim psom nie będzie przeszkadzać.
Alternatywa (USA)
@Markot
-> Pies musi mieć wrodzone predyspozycje, a to stwierdza się po długim szkoleniu i treningach z kondycjonowaniem na określony typ substancji, którą powinien wykryć.
Proces szkolenia idzie szybciej! Psy wykrywajace narkotyki sa celowo uzalezniane. Niedoceniasz ludzi.
Obecnosc psow do wykrywania Korwinowcow moze miec pozytywny efekt socjalny i zastraszajacy.
Bycie smierdzacym brudasem, jest spolecznie nieakceptowalne. Natomiast smierdzielem zdecydowanie tak! Popatrz na politykow.
Zdjecie jezozwierza dobre! Powinien miec paralizatory w koncowkach rurek.
Ja wybieram pustalnictwo i kontakty ograniczam do wirtualnych.
@R.S.
Aha, a po wykryciu kokainy dostają linijkę?
Kto ci naopowiadał takich bzdur?
Psy wykrywające termity lub pluskwy też się uzależnia?
A tym, które wykryją przemyt elektroniki, daje się po smartfonie do ogryzania? 😉
Historia o uzaleznionych psach prawdopodobnie zostala sensacyjnie rozdmuchana. Psy takie staja sie bezuzyteczne.
Ty czesto generalizujesz komentarze dorzucajac absurd
psy sa narazone, a czy lubia narkotyki – spytaj sie ich.
Law enforcement officers have started carrying naloxone with them on drug raids, when K-9s are often sent into houses or cars to find narcotics. Three police dogs in Florida were rushed to an animal hospital last year when they ingested fentanyl, a powerful painkiller that is often mixed with street heroin but 50 times more potent.
… to tez dla ciebie bzdura?
Veterinarian Is Sentenced for Implanting Liquid Heroin in Puppies
https://www.nytimes.com/2019/02/07/nyregion/puppies-drugs-heroin-smuggling.html
Szmugiel narkotyków lub przypadkowe zażycie przez psa fentanylu (szczęście, że go nie zabił) to nie jest celowe uzależnianie psa, żeby miał motywację do wykrywania tych substancji.
Nie mieszaj czynów kryminalnych ze szkoleniem psów policyjnych.
Napisałeś implicite
„Proces szkolenia idzie szybciej! Psy wykrywajace narkotyki sa celowo uzalezniane”
a potem się wykręcasz pisząc: „psy sa narazone, a czy lubia narkotyki – spytaj sie ich”
@R.S.
„Z tego co widzę, to psy są trenowane na ograniczonej bazie próbek (karuzela z kilkunatoma pojemnikami) i to bedzie będzie przyczyna plajty koncepcji.”
R.S. w książce pt ” NOSEM PSA”, Alexsandry Horowitz jest
o kole treningowym z dwunastoma szprychami na końcach których sa pojemniki wielkości solniczki, przysłonięte metalową siatką, by pies pojemnika nie widział i nie mógł go polizać…
Jest kilka próbek chorobowych inne są puste, pies reaguje tam na komendę
„Skup się” spaceruje wokół i szuka, jest nagradzany tylko za fiolki z materiałem próbnym, zmieszanym od kilku pacjentów, gdy je znajduje.Pracuje krótko ale za to kilka razy dziennie.
Uważa sie tam, ze pies jest ukształtowany gdy 10 razy” czule” wyszuka właściwych próbek a do „specyficznych” nie podejdzie ani razu.
Te badania dotyczyły nowotworów.
Do badania oddechu sa szkolone inaczej, badani mają odetchnąć kilka razy do rury próbnikowej , do której wciśnięto kłębek włókna polipropylenowego, lotne
związki osadzają sie na wełnę, zamyka sie ją i umieszcza w szczelnym woreczku strunowym. Kilka tygodni prac z klikerem wystarczyło by pięć psów wyławiało
próbki od pacjentów z rakiem płuc.
@Markot
skoro kwestionujesz, to i dobrze bo tak powinno byc, abysmy sobie wzajemnie ciemnoty nie wciskali
ale zanim zastrzelisz to daj szanse czlowiekowi i sie nie wysmiewaj bo to troche nie fair.
https://blog.humanesociety.org/2019/03/hsus-undercover-investigation-shows-beagles-being-poisoned-with-pesticides-and-drugs-killed-at-animal-testing-lab.html
nie chce mi sie grzebac w internecie i wyszukiwac konkretnej afery z treningiem na narkotyki bo narkotykami bo bylo to przynajmniej dziesiec lat temu.
udowadniac ze moje na wierzchu nie mam zamiaru bo nie o to tutaj chodzi.
jest naiwnoscia twierdzic, ze zwierzetom krzywda sie nie stanie.
zanim opracowana jest metoda, poswieca sie zwierzeta.
@Bohaterowiczowa
pomysl detekcji przyszedl mi do glowy od tak z rekawa. O nowotworach kiedys slyszalem/czytalem. Mam psy od prawie szescdziesieciu lat i wiem, ze uwaznie mnie obwachuja, czasem w miejscach gdy nabije sobie siniaka.
Jak skutecznie i czy na szeroka skale beda wykrywaly chorych w warunkach polowych, trudno ocenic.
w przypadku Covida, niewykluczone, ze niektore z psow zachoruja. A jezeli wirus zmutuje to co wtedy? Chory pies zostanie zlikwidowany to moge zagwarantowac!
…
aby zakonczyc sprawe przytocze artykul
…
Here’s the article that raised the fuss:
Drug Sniffing Dogs…
…an American Tragedy
Often portrayed as a hero, the Drug Sniffing Dog makes headlines daily. Sniffing their way to fame by putting the “bad guys” away. However, few people really know the dark, shady and tragic side of this story.
They hand pick dogs, usually Sheperds, from the finest and purest genetic stock. The dogs are purchased with taxpayer funds. The canines are then put through a rigorous and brutal gauntlet, in a boot camp known to insiders as “Stalag C.” They break the dogs’ spirit, and destroy their sense of identity.
When the dogs finally graduate, they are all introduced to cocaine. Yes, gradually at first, but always the dose increases, until even the Milk BonesTM are laced with the pure white powder. When the dogs are all hooked to the point that they need an entire gram just to start out the day, they go on to the next phase: Active duty.
They start out with small busts at first, just to give the dogs a taste. By the time the Drug Sniffing Dogs move into the big time, say a slot with the D.E.A., they have been reduced to sniveling, quivering addicts. Snorting and sniffing like drug-crazed fiends, through kilo after kilo.
Once the Drug Sniffing Dogs burn out, they are turned loose. Penniless and homeless, without so much as a family to love, children to play with, or a bone to call their own. The hopelessly addicted dogs wander the streets: Sleeping in alley ways, urinating on cars; willing to sit up, lay down, roll over, heel, or even beg just for that sweet taste of one more fix.
Many people ask if a Drug Sniffing Dog can be rehabilitated. The answer is simple: Nobody really knows.
It is going to take a large, concerted effort on the part of all of us to stop this cruelty. Please, do your part today to help these dogs. Take them into your homes. Show them that living clean and sober can bring just as much joy as being strung out for a week on cocaine.
Ultimately, some of these ex-drug dogs may even find a new high in God. Imagine your sense of joy, as your Drug Sniffing Dog rediscovers himself, and the simple joys of chasing balls, bird hunting, scratching, butt sniffing, and simply laying on the floor at someone’s feet.
Adopt a Drug Sniffing Dog today. Give these addicts a new lease on life. Make every day a “Drug Dog Day.”
Thank you for your support.
Mike Todd
…
trudno mi powiedziec i zweryfikowac informacje.
wolalbym, zeby historia byla nieprawdziwa
…
@markot
Nie lży się z kogoś, tylko kogoś.
Lżyć = obrzucać kogoś obelgami, obrażać, wyzywać
Proszę o przykłady mojego „lżenia”.
Przykład lżenia znaleźć łatwo, bo lżeń jest pierwiastkiem rozposzechnionym, a zwłaszcza żywień lżenia (a.k.a. lżeń żywienia) w tych okolicach występuje wręcz masowo.
„Z tego, co powiedziano, pokazuje się, że gdyby panu Radwańskiemu udało się szczęśliwiej przetłumaczyć nazwę podaną przez Condorceta, nazwa ta byłaby doskonałą i byłby się od niewczesnych żartów uchronił: stronnicy bowiem tlenu zarzucali mu, że skoro nazwał wodoród lżeniem, związek kwasorodu z wodorodem powinien nazwać żywieniem lżenia; lecz zarzut ten z prawdą się nie zgadza, bo podobny związek nazywałby się żywieńkiem lub żywnikiem lżenia.”
Karol Lilpop, Uwagi tyczące się języka chemicznego polskiego, „Biblioteka Warszawska” tom 3 (1859), s. 426.
http://www.sbc.org.pl/Content/91243/ii4620-1859_3.pdf
Dlaczego nie cytujesz całości?
“First and foremost, EDUCATE yourself on dog handling/training and addiction. Logically if a dog was addicted to drugs they would be useless to the handler, just as humans are useless when their strung out on drugs!!!
“I have great friends in the department and am appolled you are able to shovel this much shit.
“Considering this would be classified as ‘deformation of character’ on a police officer. I wish that was possible being as your speaking out of turn about a police dog. ”
@Gammon No.82
😆 😆
Dzięki!
Jeden tu leje żywień lżenia w stylu iście kabaretowym 🙂
Mój komentarz z 21:31 oczywiście skierowany jest do @R.S.
Sorry, żywieniek lżenia 😉
Markot
powtorze jeszcze raz
…
trudno mi zweryfikowac informacje.
wolalbym, zeby historia byla nieprawdziwa
…
kontrowersja byla glosna wiele lat temu, stad mi cos zaiskrzylo w pamieci gdy napisales ze skad mi takich bzdur ktos naopowiadal.
czytalem ksiazke Tales of Canine Heroism WAR DOGS by Rebecca Frankel w ktorej stosunek opiekunow psow moze byc rozny i bardzo bardzo kontrowersyjny.
Psy w sluzbie nie sa traktowane jako pets i z opiekunami zostaja okolo cztery lata.
Opiekunowie nie nawiazuja w okresie sluzy relacji emocjonalnych.
Czy moze znalezc sie jakis socjopatologiczny ‚opiekun’, ktory chce osiagnac szybko wyniki? pewnie moze. Czy 99% innych policjantow jest ciezko obrazonych – alez oczywiscie.
Czy takie zachowanie jest absolutnie kryminalne – oczywiscie.
Az trudno uwierzyc.
Podobnie z weterynarzem.
Czy przyklad zdemaskowania w DOW-chemical eksperymentow na psach jest wiarygodny? itd
Nie o to mi chodzilo.
Problem z detekcja antycial ma latencje okolo kilku godzin.
Czy psy moga przyspieszyc proces wytropienia Korwinowcow 🙂 ?
Zobaczymy, warto wydac troche pieniedzy na kilka grantow.
R.S.
Problem z detekcja antycial ma latencje okolo kilku godzin.
Dlaczego to jest problem?